Die gesamte Behandlungskette eines Bewohnenden ist auf seine Bedürfnisse abzustimmen: Beginnend mit der Pflege zu Hause, wo die Spitex hochprofessionelle Dienste leistet, über einen situationsbedingten Eintritt in ein Akutspital, oder dann eine Einweisung in ein Pflegezentrum zur Rehabilitation mit dem Ziel, dass der Bewohnende in sein gewohntes Umfeld nach Hause zurückkehren kann. Ist dies nicht möglich folgt schlussendlich der Eintritt in eine Pflegeinstitution, wo der Bewohnende sein neues und letztes Zuhause finden soll.
Eine mangelhafte Koordination in dieser Behandlungskette führt zu Qualitätseinbussen, erhöht das Risiko von Komplikationen und beeinträchtigt die Lebensqualität von Patientinnen und Patienten, Klientinnen und Klienten sowie Bewohnenden. Eine koordinierte Abstimmung dieser Leistungen verhindert Doppelspurigkeiten, schliesst Versorgungslücken, steigert die Effizienz und mindert die Kosten.
Vorsorge – Versorgung – Nachsorge
sind die drei Grundpfeiler der Behandlungskette unseres Gesundheitssystems.
Der Übergang von der stationären Akutversorgung in die stationäre Übergangspflege oder Langzeitversorgung in einem Pflegeheim stellt eines der wichtigsten Glieder in der Behandlungskette dar. Ein koordinierter und reibungsloser Übertritt dient dem Patientenwohl und ermöglicht eine effiziente Weiterbehandlung.
Konstantes Wachstum der Übertritte in Pflegeheime
Die Anzahl akutsomatischer Fälle mit anschliessender stationärer Weiterversorgung in einem Pflegeheim ist in den letzten Jahren stark gestiegen. Die Statistik der sozialmedizinischen Institutionen (SOMED) zeigt, dass seit 2013 eine konstante jährliche Zunahme von Übertritten in Pflegeheime von 10 Prozent erfolgt. Seit 2012 sieht das KVG für Akutpatientinnen und -patienten mit einem kurzfristig erhöhten Pflegeaufwand eine «Akut- und Übergangspflege» von maximal 14 Tagen vor.
Das Beispiel eines grösseren Pflegezentrums im Kanton zeigt, dass sich der Anteil an kurzfristigen Aufenthalten innerhalb der letzten 10 Jahre von 10 auf fast 50 Prozent erhöht hat.
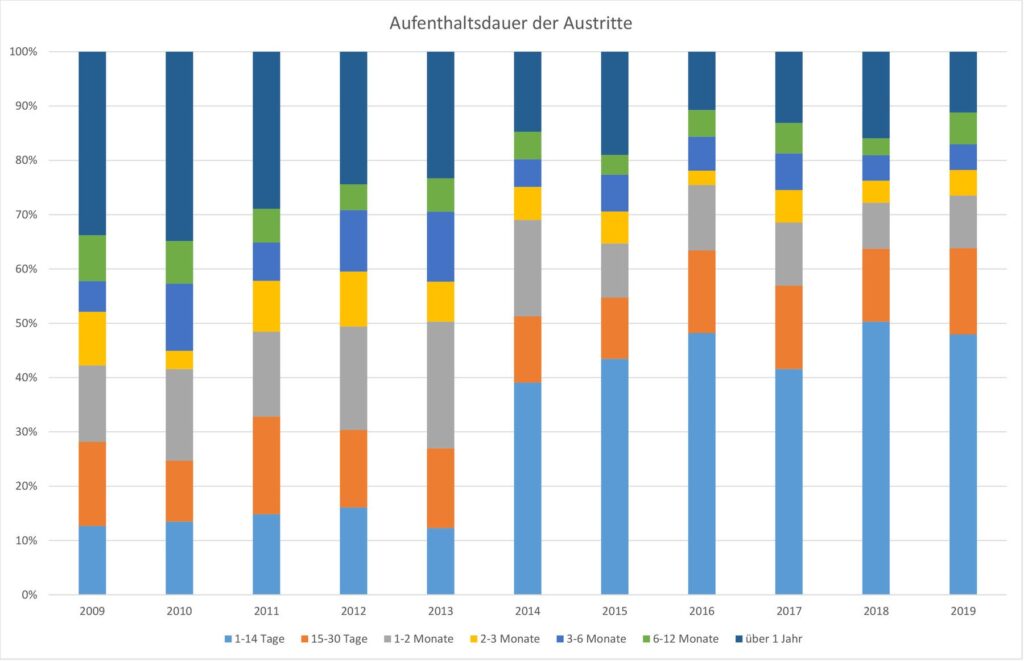
Vor 10 Jahren sind 28 Prozent aller Bewohnenden nach 30 Tagen aus dem Pflegezentrum ausgetreten, 2019 traten 64 Prozent nach spätestens 30 Tagen aus.
Vor 10 Jahren sind 33 Prozent aller Bewohnenden länger als 365 Tage im Pflegezentrum geblieben, 2019 waren es nur noch 12 Prozent.
Erfreulich an dieser Entwicklung ist, dass über ein Drittel der Bewohnenden wieder in die gewohnte Umgebung, also nach Hause, zurückkehren konnte. Je ein knappes Drittel trat in eine andere sozialmedizinische Institution über oder verstarb im Pflegezentrum.
Je kürzer die Aufenthaltsdauer eines Bewohnenden im Pflegezentrum, umso aufwendiger gestalten sich die administrativen Abläufe. Zwischen einem Aus- und Eintritt kann ein Bett aufgrund administrativer Formalitäten nicht umgehend wieder belegt werden. Ein Leerbettbestand von 3 bis 5 Tagen ist oft die Regel.
Ein Neueintritt ist, unabhängig von der Grösse der Institution, an administrative Aufwendungen gebunden, welche verschiedene Abteilungen wie den Sozialdienst, die Bewohneradministration, den ärztlichen Dienst, den Pflegedienst und die Hotellerie einbeziehen. In vielen Pflegeheimen findet dieser abteilungsübergreifende Prozess und im engen Austausch mit den Angehörigen und der zuweisenden, ärztlichen Institution statt. Die gesamte Koordination ist ein grosser und wichtiger Teil der Administration in Pflegezentren.
Das persönliche Gespräch hat einen grossen Stellenwert, vor allem wenn es darum geht, den in die Langzeitpflege eintretenden Bewohnenden auch aus emotionaler Sicht in sein neues Zuhause einzuführen. Diesem persönlichen Austausch ist grosse Sorge zu tragen, sonst besteht das Risiko, dass die zunehmenden administrativen Auflagen dazu führen, dass weniger Zeit mit den Bewohnerinnen und Bewohnern zur Verfügung steht.
Die Pflegezentren als «Nachversorger» in der Behandlungskette sind eine wichtige Entlastung für die stationäre Akutpflege. Ohne die Pflegeinstitutionen als Nachversorger entsteht ein Stau in den Akutspitälern. Daher verstehen wir uns als Partner in der Nachversorgungskette.
Markus Sprenger, CEO, Gesundheitszentrum Dielsdorf
Was die Spitäler schon hinter sich haben, steht uns in der Rehabilitation noch bevor. Die Spitalliste 2023 wird voraussichtlich die grössten Änderungen bei den Leistungserbringern zur Folge haben. Soll der Eigenversorgungsgrad im Kanton bei 30 % bleiben? Sollen es in Zukunft 55 % oder 80 % sein? Drei Möglichkeiten wurden uns präsentiert. Wohl wird die Lösung freundeidgenössisch irgendwo in der Mitte liegen.
Als Rehabilitationskliniken wünschen wir uns hier einen baldigen Regulierungsentscheid. Das Verschieben um ein Jahr hat die Unsicherheit verlängert. Wir wünschen uns baldige Gewissheit wegen der vielen Projekte, welche zur Zeit in der Planung sind und nicht vorangetrieben werden können. Ohne Leistungsauftrag ist jede Investition ein Risiko, welches wir uns nicht leisten können.
Zusammen mit der neuen Spitalliste sollen in der Rehabilitation neu Leistungsgruppen eingeführt werden. Um als Leistungserbringer einen Auftrag für ein Leistungsgebiet zu erhalten, müssen die vorgegebenen strukturellen Anforderungen und minimalen Fallzahlen nachgewiesen werden.
Die Rehabilitationskliniken im Kanton Zürich sind Mitglied von SW!SS REHA und haben sich bereits vor einigen Jahren solche strukturellen Anforderungen selber auferlegt. Wir wünschen uns vom Regulator, dass mit der Einführung der Leistungsgruppen das Reporting knappgehalten werden kann. Periodische Audits wie bei SW!SS REHA wären ein gangbarer Weg.
Bei einigen Leistungsgruppen wird die Abgrenzung zwischen den Gruppen nicht einfach sein. Zur Prüfung der Einhaltung der Leistungsaufträge wird das unweigerlich zu erhöhtem Aufwand bei den Datenlieferungen führen.
Bekanntlich kann ein Patient eine Rehabilitation gemäss Krankenversicherungsgesetz nur in Anspruch nehmen, wenn eine Kostengutsprache vorliegt. Wie eine Kostengutsprache zustande kommt, wird aber von Versicherung zu Versicherung sehr unterschiedlich gehandhabt. Mit einigen Versicherungen können die Verträge über einfache administrative Abläufe abgeschlossen werden. Andere Versicherungen scheinen dagegen mit mehrmaligen Ablehnungen von berechtigten Rehabilitationsaufenthalten grundsätzlich Rehabilitationen verhindern zu wollen. Dies in der Hoffnung, dass mit einer mehrmaligen Ablehnung die antragstellende Person irgendeinmal einknickt. Wir würden uns aber wünschen, dass alle Versicherungen primär auf Vertrauen und nicht auf administrative Leerläufe setzen. Wer das Vertrauen missbraucht, kann im Nachhinein geahndet werden. Es sollen aber nicht gleich alle Anbieter unter Generalverdacht gestellt werden.
Jedes Jahr werden neue zusätzliche Statistiken erhoben. Dies ist insbesondere für die kleineren Unternehmen mit einer knapp gehaltenen und effizienten Administration eine grosse Belastung. Sie kommen nicht darum herum, in zusätzliches administratives Personal und/oder in die IT zu investieren. Investitionen, welche niemand zusätzlich entschädigt und welche schliesslich dem Kerngeschäft abgehen.
Die Beispiele zeigen es. Regulierung kann den Leistungserbringern Planungs- und damit auch Investitionssicherheit geben. Damit profitieren sie von weniger Risiken und auch günstigerem Kapital. Auf der anderen Seite bedeutet es aber auch eine Einschränkung eines auf die Patientinnen und Patienten fokussierten und effizienten Gesundheitswesens.
Den Patientinnen und Patienten kann die Regulierung mehr Transparenz bei der Navigation im Gesundheitswesen bringen. Momentan ist diese Transparenz aber nicht so gegeben, dass sie von den Betroffenen auch verstanden wird.
Der Preis ist oft, dass die Massnahmen kontrolliert und dazu Berichte und Statistiken notwendig sind, welche den administrativen Aufwand laufend erhöhen.
Frei nach Paracelsus würde ich die Zeilen wie folgt zusammenfassen: «Alle Regulierungen sind Gift, und nichts ist ohne Gift; allein die Dosis macht’s, dass eine Regulierung kein Gift sei.»
Markus Gautschi, CEO Zürcher RehaZentren
Die beiden Stadtspitäler wurden bis 2018 unabhängig voneinander geführt. Das Stadtspital Triemli entwickelte sich mit den Kernkompetenzen Herzmedizin, Tumormedizin, Frau, Mutter, Kind, Augenheilkunde und Intensivpflege zu einem Zentrumsspital mit überregionalem Einzugsgebiet. Das Stadtspital Waid profilierte sich als städtischer Leistungserbringer zusätzlich in der Altersmedizin und in der Nephrologie.
Im Sommer 2018 beschloss der Stadtrat, die beiden Stadtspitäler unter eine Führung zu stellen. Er legte damit die Basis zur konsequenten Umsetzung der strategischen Angebotsausrichtung und zur Beseitigung von Überschneidungen im Leistungsangebot. Neben der Notfall- und Grundversorgung hat die Spitalleitung am Standort Triemli die spezialisierte und hochspezialisierte Medizin sowie selten erbrachte Leistungen konzentriert. Am Standort Waid wird neben der Notfall- und Grundversorgung die Altersmedizin ausgebaut. Mit dem Universitären Geriatrie-Verbund und der zertifizierten Geronto-Traumatologie bot sich eine Basis, auf der weiter aufgebaut werden kann. Ziel ist es, auch ältere Menschen mit all ihren Bedürfnissen bestmöglich zu versorgen. Dazu zählt auch der Bewegungsapparat.
Die langfristige strategische Ausrichtung von Waid und Triemli im Sinne der Versorgungssicherheit muss sich auch in den Leistungsaufträgen abbilden. Obschon beide Spitäler 2019 nachweisen konnten, dass sie die Mindestfallzahlen in der Knieprothetik übertreffen werden, wurde der entsprechende Leistungsauftrag nur für einen Standort erteilt – ein Entscheid, welcher die Positionierung der Spitäler im Gesundheitsmarkt und nicht zuletzt als attraktiver Arbeitgeber erschwert.
Als Dienstabteilung der Stadt Zürich gibt es zahlreiche zusätzliche Auflagen, die vom Stadtspital Waid und Triemli zu erfüllen sind. So gilt für die städtischen Dienstabteilungen das Öffentlichkeitsprinzip mit umfassender Berichterstattung je Trimester und Beantwortung von parlamentarischen Vorstössen. Dies generiert einen relevanten personellen Zusatzaufwand. Wenn ein Geschäft aus Sicht der Spitalleitung abgeschlossen ist, fängt die politische Überzeugungsarbeit an. Ein Beispiel dafür ist die Evaluation eines Partners für die Rehabilitation am Standort Triemli. Nach einem mehrjährigen Prozess mit Architekturwettbewerb, Ausarbeitung eines Bauprojektes, Baurechtsvertrag, Service Level Agreements und vielem mehr ist der Gemeinderat die Genehmigungsbehörde. Hier entscheidet sich, ob ein für das Spital wichtiges Geschäft auch die politische Zustimmung erhält.
Die Medizin entwickelt sich in einer noch nie dagewesenen Dynamik. Die regulatorischen und administrativen Entwicklungen sollten diesen Veränderungsprozess unterstützen. Die regulatorische Komplexität überfordert aber zunehmend unser Gesundheitssystem, macht es teilweise ineffizient und teuer.
André Zemp, Spitaldirektor, Stadtspital Waid und Triemli
Wo stehen wir nun nach zwei Jahren Praxiserfahrung? Dazu gibt es eine Vielfalt von Meinungen – bestimmt auch konträre – jedoch nur wenige Fakten, die auf einer umfassenden Evaluation basieren. Deshalb lassen sich kaum belegbare Aussagen machen. Empirisch bestehen dennoch gewisse Hinweise. So kann allgemein festgestellt werden, dass es schweizweit zu einem bedeutenden Mehraufwand in der Administration gekommen ist. Das ist nun keine überraschende Feststellung und beinhaltet einen analogen Effekt, wie er unter DRG in der Somatik aufgetreten ist. Standardisierung ist eine Form der Regulation und birgt die Notwendigkeit, alle Leistungserbringer auf den gleichen Pfad einer einheitlichen Leistungserfassung und -abrechnung zu bringen und dort zu halten. Der Weg dorthin kostet die Organisationen erhebliche Anstrengungen. Sei es in der Umstellung der administrativen Prozesse mit oder ohne neue IT-Systeme, sei es, neue Funktionen und Aufgaben im Betrieb zu etablieren, notwendiges, zusätzliches Know-how aufzubauen und das Personal zu schulen. Auf dem Weg zu bleiben, die fortlaufenden Entwicklungen einzubeziehen und das System zu pflegen, all dies führt nach den Investitionskosten für den Aufbau zu einem zusätzlichen Fixkostensatz. TARPSY hat somit auf den ersten Blick keine Effizienz in das System gebracht und schon gar nicht Kosten gesenkt.
Das Ziel gemäss SwissDRG lautete, ein einfaches und praktikables System anzubieten, das einen geringen Datenerhebungs- und Dokumentationsaufwand erfordert, eine überschaubare Anzahl psychiatrischer Kostengruppen (PCG) enthält und somit weniger ausdifferenziert ist als das DRG-System. Damit wird die Leistungsabrechnung unweigerlich weniger genau. Dennoch soll gleichzeitig das ebenfalls gesetzte Ziel der Kostendeckung, das heisst, eine entsprechend vollständig abbildbare Leistung mit den Abrechnungsstrukturen, erreicht werden können. Aus Sicht einer Spezialklinik, die mit der zweiten Grouper-Version 2.0 inzwischen nur noch eine PCG abrechnet, stellt sich die Frage, wie das lernende System, ein weiteres Ziel bei der Tarifstrukturen-Entwicklung, dies je bewerkstelligen kann. Mit dem grossen Mehraufwand an administrativen Arbeiten besteht in solchen Fällen die Gefahr, dass das System seine Ziele nicht erreicht.
Was sich zusätzlich stark bemerkbar macht, ist die Veränderung der Aufgabenschwerpunkte bei Ärztinnen, Ärzten, Pflegefachpersonen und Therapeutinnen, Therapeuten, die früher keine direkte Leistungsabrechnung durchführen mussten. So ist im Alltag der administrative Anteil an Aufgaben gewachsen und die Zeit für die Patientinnen und Patienten dagegen geschrumpft. Die Attraktivität und die Arbeitszufriedenheit dieser Berufsgruppen haben dadurch abgenommen. Umfragen von Unia1 und FMH2 stützen diese These. Unter Berücksichtigung der Tatsache, dass wir in der Psychiatrie nachweislich einen akuten Mangel an Fachkräften haben, ist dieser Umstand alarmierend. Wir verschwenden kostbare Ressourcen, die jahrelang ausgebildet und volkswirtschaftlich getragen wurden, damit sie nachher in der Praxis zu einem zu grossen Teil der Steuerung des Gesundheitswesens für die Politik dienen. Ist das der gewollte Effekt des Regulators?
Ob gewollt oder nicht, das Gesundheitswesen mit dessen Akteuren nimmt diesen Zusatzaufwand und die Aufgabenverzerrung mit dem Ressourcenverschleiss in Kauf. Dafür hat die Schweizer Psychiatrie ein einheitliches Finanzierungssystem erhalten. Dieses soll Kostentransparenz und Vergleichbarkeit in der aufwandbezogenen Abgeltung zulassen. Es soll ein Lernen voneinander bei den Behandlungsansätzen ermöglichen, und es soll den Wettbewerb fördern (den es im föderalistischen Umfeld allerdings nicht wirklich gibt und der durch viele Hintertüren verhindert wird). Die Kosten sollen damit kontrolliert und Steuer- und Prämienzahlende sollen entlastet resp. zumindest nicht stärker belastet werden. Dabei müssen Patientinnen und Patienten in Kauf nehmen, dass ihr Gesundheitspersonal, in einem Gesundheitssystem, das 2018 rund 82 Milliarden CHF gekostet hat, weniger Zeit für sie hat. Stellt sich hier nicht die Frage, warum es mit einem derartig grossen Wirtschaftsvolumen nicht möglich ist, mehr Leistung statt Administration ins System, bzw. an die Patienten, zu bringen?
Bevor wir beschrittene Wege zementieren, braucht es eine fundierte Evaluation, was die Einführung der SwissDRG-Systeme dem Gesundheitswesen und in erster Linie denjenigen gebracht hat, die davon profitieren sollen, nämlich den Bürgerinnen, Bürgern und Patientinnen, Patienten. Dann ist auch die Beurteilung freier von Spekulationen.
1 Unia-Umfrage bei Auszubildenden in der Pflege, Resultate und Hintergründe in Kürze: Medienmitteilung, 8.9.2015
2 Bruno Trezzini, Beatrix Meyer, Melanie Ivankovic , Cloé Jans, Lukas Golder: Der administrative Aufwand der Ärzteschaft nimmt weiter zu, Repräsentative Befragung der Ärzteschaft im Auftrag der FMH, Schweizerische Ärztezeitung 2020; 101 (1–2): 4–6
Wir sollten den Mut haben, Entscheidungen regelmässig zu hinterfragen und den Output zu messen. Und wir sollten auch agil genug sein, Systeme anzupassen oder zu korrigieren, wenn der Output nicht stimmt. Was dient letztendlich dem Ziel, die Gesundheitskosten besser zu steuern und dabei keine Einbussen bei der Qualität zu verursachen? Im Moment sind wir daran, das Kind mit einem hochkonzentrierten Administrativbad auszuschütten. Die bevorstehende Herausforderung für alle Akteure und Entscheidungsträger besteht darin, am richtigen Ort zu administrieren und zu regulieren, ohne dabei alles über den gleichen Kamm zu scheren.
Spannend wird sein, ob sich die These bestätigt, dass die Psychiatrie im heutigen Setting der Datengenerierung mit TARPSY überadministriert ist. Das hiesse, dass wir also für den Datenerhebungsaufwand keinen adäquaten Nutzen daraus ziehen würden und in der Psychiatrie weniger mehr wäre. Da Standardisierungen von Behandlungsansätzen mit entsprechendem Outcome in der Psychiatrie weit weniger möglich sind als zum Beispiel in der Chirurgie, lassen sie sich auch nicht mit somatischen Behandlungsprozessen vergleichen und mit den gleichen Systemen bewirtschaften. Um konkrete Aussagen machen zu können, müssen noch ein paar Praxisjahre verstreichen, in denen wir uns weiterhin mit den bestehenden Nebenwirkungen befassen müssen. Auf der Seite der Leistungserbringer ist bis jetzt also in erster Linie ein erheblicher Mehraufwand entstanden. Es bleibt zu beweisen, dass irgendwo im System früher oder später ein entsprechender messbarer qualitativer Mehrwert entsteht.
Wir haben die Aufgabe, auch in Zukunft gemeinsam mit den besten Fachkräften für die Bevölkerung den Zugang zu einem qualitativ top funktionierenden Gesundheitswesen zu gewährleisten. Das schaffen wir nur, wenn wir ganzheitlich denken und handeln, unsere Entscheidungen kritisch hinterfragen und kooperativ Lösungen erarbeiten.
Nanda Samimi, CEO, Forel Klinik